 歆语健康发布于 3天前
歆语健康发布于 3天前 收藏专家
收藏专家非典型帕金森综合征(以多系统萎缩MSA、进行性核上性麻痹PSP为代表)是神经内科临床诊断的“老大难”——它们与帕金森病(PD)症状高度重叠,却进展更快、治疗选择更少,误诊率居高不下。更棘手的是,目前缺乏能早期识别、精准判断预后的工具,这不仅影响患者管理,也让疾病修饰类临床试验举步维艰。神经丝轻链(NfL)的出现,为这一困境带来了曙光。
NfL是神经元骨架的关键组成部分,主要存在于有髓轴突中,负责维持轴突稳定性与细胞内运输。正常情况下,它仅少量释放到CSF,血液中浓度更低(血脑屏障限制其穿透);但当神经退行性病变导致轴突损伤时,NfL会大量释放入体液,其水平与损伤程度直接挂钩。
临床应用“拦路虎”:
3大局限制约NfL发挥价值
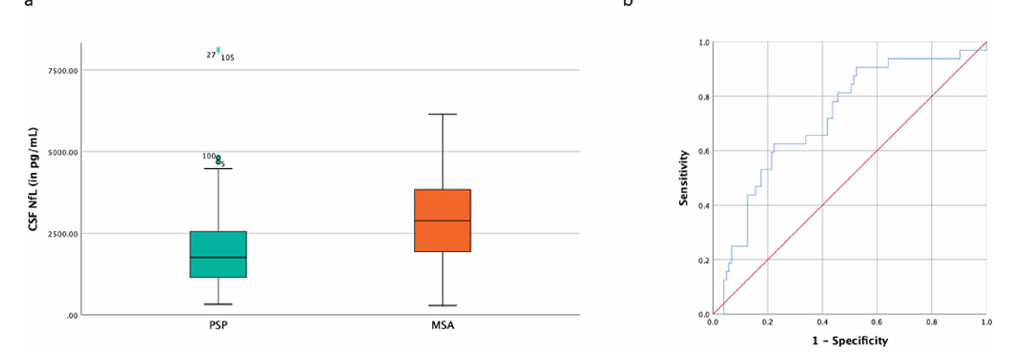
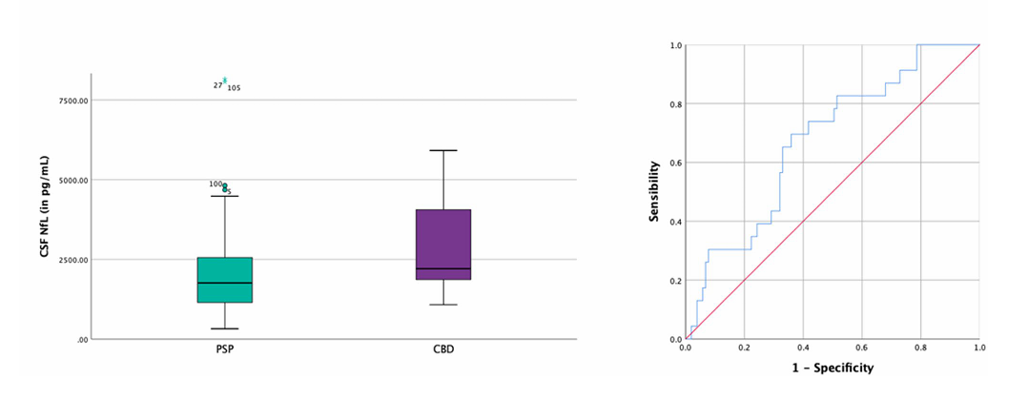
尽管NfL潜力显著,但当前证据显示,它距离临床普及仍有三道“坎”。第一道坎是“亚型区分难”。巴塞罗那队列的最新分析给出了明确数据:32例MSA患者的CSFNfL中位数(3019.42pg/mL)虽高于103例PSP患者(2177.20pg/mL),但ROC曲线AUC仅0.72,设定2816.00pg/mL为阈值时,灵敏度仅53%;更关键的是,年龄校正后,两组NfL差异无统计学意义(p=0.064)。这意味着,仅靠NfL,医生无法精准判断患者是MSA还是PSP,而这两种疾病的临床管理又存在差异,可能影响治疗决策。
第二道坎是“检测标准化缺失”。不同检测技术、实验室的结果差异巨大:ELISA法虽常用于CSF检测,但实验室间变异率高达59%;Simoa法虽灵敏,却因成本高未普及。更麻烦的是,各研究提出的诊断阈值混乱——仅MSA的血液NfL阈值就从14.1pg/mL到24.4pg/mL不等,医生面对不同检测报告时,难以统一解读。
要让NfL真正服务于临床,未来需从三个方向发力。首先是“检测标准化”。当前70%的实验室差异源于样本处理(如离心延迟>6h)、检测干扰(溶血、脂血),因此国际层面需制定统一的操作流程,包括样本采集时间、处理步骤、assay验证标准等。阿姆斯特丹UMC已开发在线参考计算器,能根据年龄校正NfL结果,这类工具的普及将帮助医生减少误判。
其次是“多标志物联合”。单独使用NfL的局限性明显,但与其他指标结合后,诊断效能可大幅提升。例如,Compta等的研究发现,将CSFNfL与α-突触核蛋白RT-QuIC、中脑-脑桥MRI测量值结合,能显著提高非典型帕金森综合征的诊断准确性;未来若能加入4R-tau等疾病特异性标志物,或可解决MSA与PSP区分难的问题。
拓展阅读:
CSF与血液NfL的“动态关联”,对临床检测有何指导意义?
综合现有证据,NfL无疑是目前非典型帕金森综合征领域最具潜力的生物标志物之一——它不仅能高效区分PD与MSA/PSP,还能为预后判断提供量化依据,尤其血液检测的微创性,为长期管理带来便利。但必须清醒认识到,NfL的局限性仍未突破:亚型区分能力不足、检测标准化缺失、受多种因素干扰,这些问题导致其尚未被纳入临床指南,仅能作为研究工具或辅助参考。
参考文献:
1.Perez-Soriano A, et al. J Neural Transm (Vienna). Published online December 4, 2025.
2.Höglinger GU, et al.Lancet Neurol. 2021;20(3):182-192.
3.Arslan B, Clin Chem Lab Med. 2023;61(7):1140-1149. Published 2023 Mar 7.










