 歆语健康发布于 3天前
歆语健康发布于 3天前 收藏专家
收藏专家2型糖尿病(T2DM)已成为全球公共卫生难题,影响超5.29亿成人,其患者心血管疾病风险较普通人高2-4倍,心血管疾病更是T2DM患者的首要致死原因。传统治疗多聚焦血糖控制(如HbA1c),但大量临床数据显示,仅靠降糖无法完全降低心肾并发症风险,且传统风险评估工具难以捕捉患者个体差异。
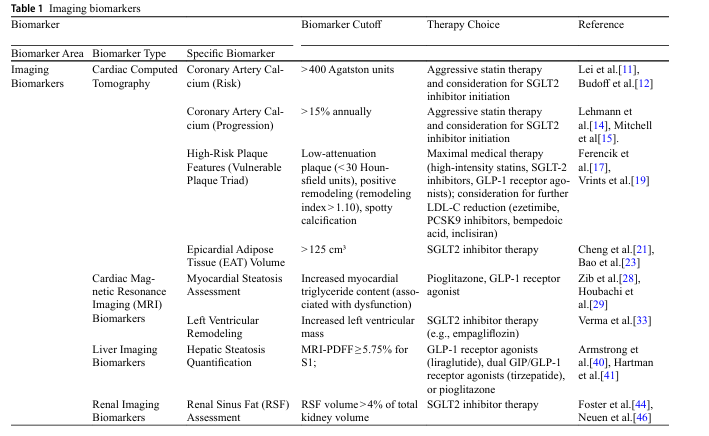
影像学生物标志物能直观反映器官结构与功能异常,是T2DM患者心肾风险分层的“眼睛”。其中,冠状动脉钙(CAC)评分是心血管风险的“黄金指标”——MESA研究显示,CAC评分>400Agatston单位的T2DM患者,心源性死亡风险增加8倍,远超传统风险因素的预测价值。若患者CAC年进展率>15%,提示需紧急干预,此时启动强化他汀+SGLT2抑制剂治疗,可显著降低心梗风险。
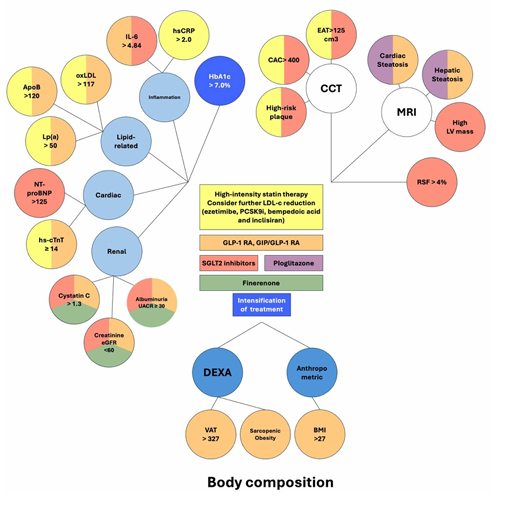
图1. 基于生物标志物指导的2型糖尿病治疗的建议框架
循环生物标志物就像血液里的“预警器”,能早期捕捉心肾损伤。其中,NT-proBNP和hsCRP是最值得关注的两个指标:NT-proBNP>125pg/mL的T2DM患者,心衰住院风险增加2-3倍,此时启动SGLT2抑制剂(如恩格列净),可使NT-proBNP水平降低≥20%,且这种下降先于临床症状改善;而hsCRP>2.0mg/L的患者,即使血糖控制达标(HbA1c<7%),心血管residual风险仍高,需联合强化他汀+秋水仙碱治疗,COLCOT试验证实,这种方案可使心梗后患者心血管事件减少35%。
值得注意的是,HbA1c虽仍是血糖控制的核心指标,但需个体化设定目标:年轻无合并症患者目标<7.0%,每降低1%可减少21%全因死亡率;而老年合并多种疾病患者,目标可放宽至7.5-8.5%,避免低血糖风险。同时,胱抑素C>1.3mg/L的患者,即使血肌酐正常,也可能存在早期肾损伤,需提前启动ACEI/ARB+SGLT2抑制剂的肾保护方案。
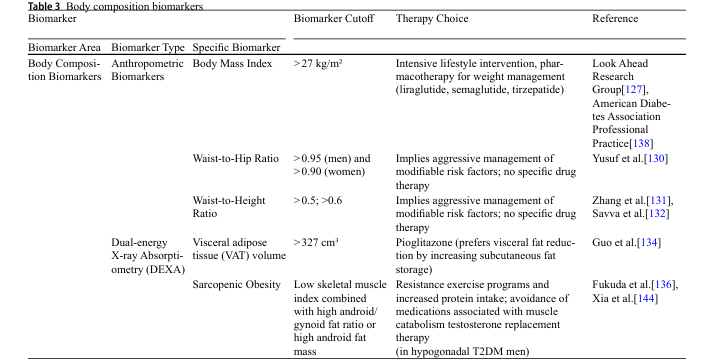
传统BMI无法区分脂肪分布,但身体成分标志物能精准识别“危险脂肪”。例如,腰围身高比>0.5的T2DM患者,冠心病风险比BMI正常者高1.8倍,且其预测价值优于BMI和单纯腰围;而通过DEXA检测发现,内脏脂肪体积>327cm³的患者,心血管事件风险增加44%,此时选择吡格列酮治疗,可将内脏脂肪“转移”至皮下,同时改善胰岛素抵抗。
拓展阅读:
生物标志物联合应用,让治疗更“精准”
本文总结的生物标志物驱动治疗框架,打破了T2DM“唯血糖论”的传统观念,强调“心肾保护”需基于个体标志物特征。但临床应用中仍有挑战:一是部分标志物检测成本较高(如MRI-PDFF、DEXA),基层医院普及困难;二是缺乏针对不同种族人群的标志物临界值,例如亚洲人群的内脏脂肪风险阈值可能低于欧美人群。
未来,即时检测技术将革新T2DM生物标志物的临床应用:床旁hs-cTnT检测可在15分钟内识别高心血管风险;便携式超声实现床旁脂肪评估,大幅缩短诊疗周期。同时,需深化中国人群生物标志物研究,确立适合本土人群(如低BMI高内脏脂肪特征)的风险阈值,避免种族差异导致误判。最终,通过“即时检测-AI风险评估-个体化用药-动态监测”的闭环,T2DM治疗将从单纯“控糖”转向“心肾整体保护”的个体化模式,让不同风险与种族的患者均获最优治疗。
参考文献
1.Quinaglia T,et al. Curr Atheroscler Rep. 2025;27(1):121. Published 2025 Dec 4.
2.Fitchett D, et al. Eur Heart J, 2016, 37(19): 1526-1534.
3.Peralta C A, et al. J Am Soc Nephrol, 2011, 22(1): 147-155.
4.CKDWG, Kidney Int, 2024, 105(4S): S117-S314.
5.Zhang S, et al. BMC Cardiovasc Disord, 2022, 22(1): 214.










