剖析入微——一文总览弥漫性大B细胞淋巴瘤(DLBCL)的病理分型
弥漫性大B细胞淋巴瘤(DLBCL)占非霍奇金淋巴瘤(NHL)的35%~40%,是NHL最常见的类型。DLBCL具有高度异质性,通过更精确、具体的分型,实现精准分层诊断以及个体化治疗指导,是突破DLBCL当前疗效瓶颈的关键,也是当前DLBCL研究的热点。
近年来,DLBCL的病理分型逐渐从传统免疫组化(IHC)为基础的细胞起源(COO)分型转向为更精确、更具体、基于二代测序为主的基因分型,进一步加强了对淋巴瘤生物学行为和预后影响方面的认识,使DLBCL分型更加准确。当然,这有赖于基因组及转录组测序等分子检测技术的发展。
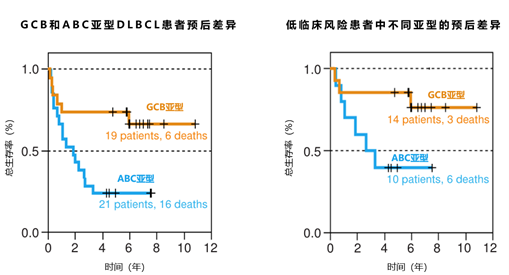
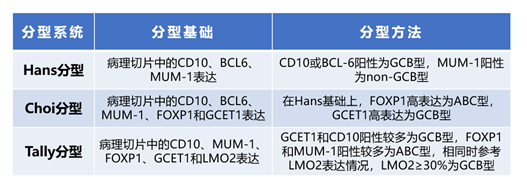
中国学者指出,基因分型的发展和完善在DLBCL分型中堪称里程碑式的进展,将在疾病预后预测、治疗方案选择方面发挥重要作用,并指引未来的研究方向。本文基于当前的DLBCL分型,梳理了分子和基因层面不同分型之间的联系,旨在为DLBCL的分层诊疗及预后推测提供理论依据。目前最常用的COO分型采用Hans分型,这也是世界卫生组织(WHO)使用的DLBCL分型系统,Hans分型包括生发中心样(GCB)型、活动B细胞样(ABC)型和未分类型,后两者也叫non-GCB型。在R-CHOP治疗下,GCB型可以获得更好的治疗预后2。因此,COO分型证实了DLBCL的异质性,对于患者预后评估和治疗方案的选择有指导意义。COO分型方法包括DLBCL基因表达谱(GEP)芯片技术、荧光条形码标记的单分子检测(NanoString)技术、定量PCR技术和IHC技术。GEP芯片技术是目前公认COO分型的“金标准”,但其对标本要求高,费用昂贵,不易于临床常规开展。NanoString技术利用石蜡包埋样本对RNA进行定量,可以不经过RNA提取,相对于GEP芯片技术具有更好的实用性。定量PCR技术的平台更开放,操作更简单,适用于推广应用。IHC技术具有操作简单,价格便宜,对标本要求不高等优势,便于各医院常规开展。Hans分型就是通过建立IHC模式,检测CD10、BCL6、MUM-1标志物表达来进行COO分型,具有操作简单,价格便宜,对标本要求不高等优势,便于各医院常规开展。除Hans分型外,Choi、Tally等分型系统也将DLBCL分为GCB和non-GCB型,相对于Hans分型,Choi和Tally分型更精确,与“金标准”的一致性高达93%3。但受限于增加的FOXP1、GCET1和LMO2不是常规标志物,因此其使用范围相对Hans分型较小。在IHC基础上加入细胞遗传学改变。采用常规染色体检测及荧光原位杂交(FISH)技术,研究人员发现一些DLBCL患者有MYC和BCL-2基因重排或BCL-6基因重排,即双重打击大B细胞淋巴瘤(DHL)。还有一些患者同时存在这3种基因重排,被称为三重打击淋巴瘤(THL)。这两类患者多为老年人,通常对常规治疗方案不敏感,预后相对较差,目前DHL、THL已被归类为高级别B细胞淋巴瘤范畴。几乎所有的DLBCL患者均存在基因突变,近年来发现,不同突变基因的患者具有不同的临床特征,因此基于基因突变的分型分析具有极高临床价值。相对于DLBCL的COO分型,基于基因突变的分型更为具体化,有利于临床筛选对于化疗不敏感的高危患者,并根据具体基因学改变选择靶向药物尽早干预,从而进一步改善患者预后,是DLBCL诊疗发展的重大进步。
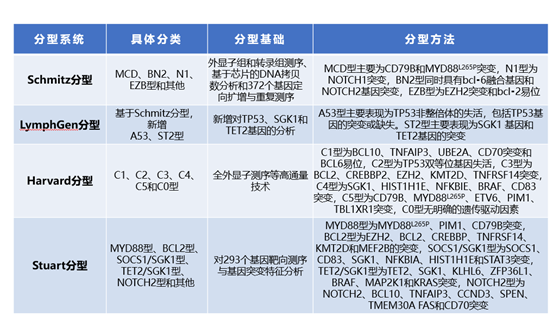
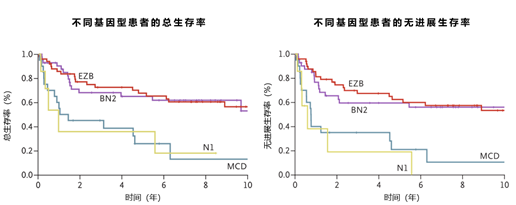
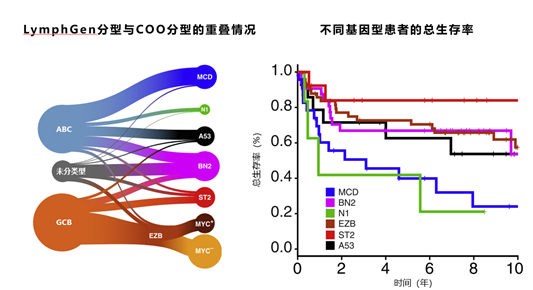
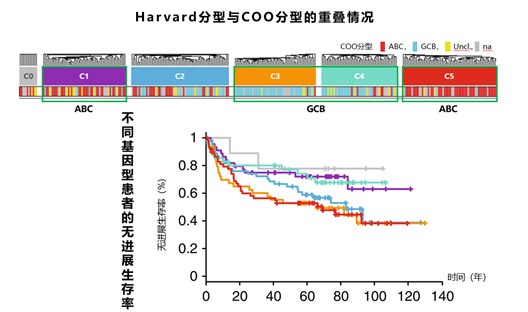
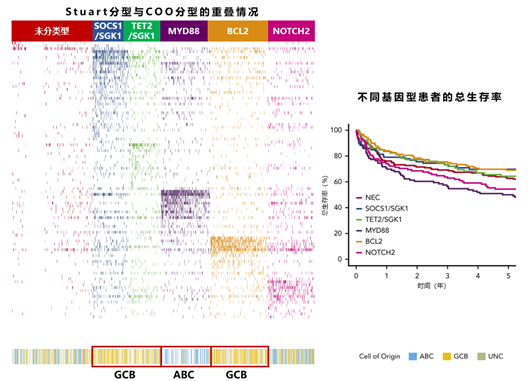
基于基因突变的DLBCL分型主要包括Schmitz分型、LymphGen分型、Harvard分型、Stuart分型四种分型系统。Schmitz团队将DLBCL分为MCD、BN2、N1、EZB四种基因型,其中EZB、BN2型治疗的预后较好,而MCD、N1型多属于ABC亚型,预后较差。EZB型多属于GCB亚型,BN2型中ABC亚型和GCB亚型各约40%4。该结果证实了COO各亚型内仍存在显著异质性。另外,该研究小组还创建了LymphGen分型,在Schmitz分型的基础上新增A53、ST2两种亚型,进一步完善了DLBCL的基因分型,明确了63.1%的DLBCL基因亚型。其中ABC亚型包括MCD、N1和BN2型,BN2亚型预后最好,GCB亚型包括EZB和ST2亚型,ST2亚型预后最好5。同时,Chapuy团队提出另一种基因分型方法,将DLBCL分为C1、C2、C3、C4、C5五种基因型,并将其命名为Harvard分型(Cluster分型)。C1、C5型多为ABC来源、C3、C4型多为GCB来源,其中C0、C1和C4型预后较好,而C3和C5型预后较差,C2型介于二者之间6。Cluster分型发现了ABC亚型中低风险的C1型和GCB亚型中高风险的C3型,进一步证实了COO各亚型内的异质性,对于DLBCL患者预后的差异有了更深刻的诠释。此外,Stuart团队将DLBCL分为MYD88、BCL2、SOCS1/SGK1、TET2/SGK1、NOTCH2五种基因型。MYD88型主要为ABC来源,预后最差;BCL2、SOCS1/SGK1、TET2/SGK1型主要为GCB来源,预后较好7。Stuart分型进一步完善了DLBCL的基因分型,为DLBCL精准诊疗奠定了理论基础。总的来说,目前基于基因突变的DLBCL分型较复杂,不同基因亚型对免疫化疗的反应也不同,患者预后也存在差异。未来仍需在此基础上简化分析流程,进一步明确核心突变基因对预后和治疗的影响。编者看来,基于分子和基因的几种分型系统既有区别,也有部分内容重叠。基因突变分型是对COO分型的补充,解释了同一COO亚型的异质性。然而基因突变分型不能覆盖所有患者,对预后评估和治疗方案选择的指导意义仍需进一步研究证实。1. 侯强,等.白血病·淋巴瘤,2021,30(2):125-128.
2. lizadeh
AA,et al.Nature.2000;403(6769):503-511.
3. Gutiérrez-García
G,et al.Blood.2011;117(18):4836-4843.
4. Schmitz
R,et al.N Engl J Med.2018;378(15):1396-1407.
5. Wright
GW,et al.Cancer Cell.2020;37(4):551-568.
6. Chapuy
B,et al.Nat Med.2018;24(5):679-690.
7. Lacy
SE,et al.Blood.2020;135(20):1759-1771.
作者:歆语健康