 歆语健康发布于 3天前
歆语健康发布于 3天前 收藏专家
收藏专家肿瘤治疗所致血小板减少症(CTIT)是恶性肿瘤抗肿瘤治疗的常见并发症,不仅会因血小板生成不足升高患者出血风险,还易引发化疗延迟、剂量降低,进而中断抗肿瘤治疗进程。罗普司亭作为长效血小板生成素受体激动剂(TPO-RA),可通过激活巨核细胞分化成熟通路提升血小板计数,其在CTIT中的疗效已获循证医学证实,且得到国内外权威指南推荐。然而,罗普司亭在CTIT患者中的应用模式,是参考其在免疫性血小板减少症(ITP)中的每周一次给药方案,还是结合化疗周期特点调整给药频率?本文将围绕罗普司亭在CTIT患者中的应用价值、临床地位展开分析,并着重探索两种核心给药模式的差异,为临床规范用药提供参考。
长效TPO-RA药物在CTIT治疗中的作用机制与应用价值是什么?

CTIT的发生机制主要源于抗肿瘤药物对骨髓造血系统的双重打击:一方面直接抑制造血干/祖细胞的增殖分化,导致巨核细胞数量减少;另一方面损伤骨髓微环境,抑制巨核细胞成熟及血小板释放,最终造成血小板生成不足1。长效TPO-RA通过与巨核细胞表面的c-Mpl受体结合,激活JAK2/STAT5、PI3K/AKT和MAPK/ERK等信号通路,促进造血干细胞向巨核系分化,增强巨核细胞的成熟和血小板释放2。
罗普司亭用于CTIT治疗的疗效表现如何?

罗普司亭作为长效TPO-RA,是需皮下注射的重组人血小板生成素Fc-肽融合蛋白,常规给药频率为每周1次。多项临床研究证实,其在抗肿瘤治疗相关血小板减少症的管理中疗效确切,不仅能减少患者对血小板输注的需求,还可降低因血小板减少导致化疗强度降低或治疗延误的患者占比。
一项回顾性研究3显示,以3μg/kg为中位起始剂量的罗普司亭治疗CTIT患者时,94%的患者血小板计数可升至>100×109/L,且所有患者均成功恢复细胞毒性化疗,共完成2-18个周期治疗(均≥2个周期)。值得关注的是,治疗前94%的患者因血小板减少存在化疗延迟,接受罗普司亭治疗后,仅36%的患者仍出现延迟(P=0.0002),且中位累计延迟时间从4周缩短至1周;化疗剂量调整方面,治疗前78%的患者需降低化疗剂量,治疗后仅18%的患者需调整剂量(P=0.0002),部分患者甚至可耐受化疗剂量增加。安全性方面,罗普司亭给药后未出现严重不良反应,无患者发生血栓事件,仅3例患者出现轻度出血,这表明罗普司亭既能快速提升血小板计数、显著减少化疗延迟与剂量调整以保障化疗的剂量与周期,且耐受性良好,安全性总体可控。
罗普司亭的每周给药与周期内给药两种模式,在疗效上存在哪些差异?

现有研究已充分证实罗普司亭可有效改善CTIT患者血小板水平并保障化疗连续性,其临床应用地位已得到多项研究支持,但其具体应用模式(每周一次给药or周期内给药)的疗效差异仍需深入探讨。
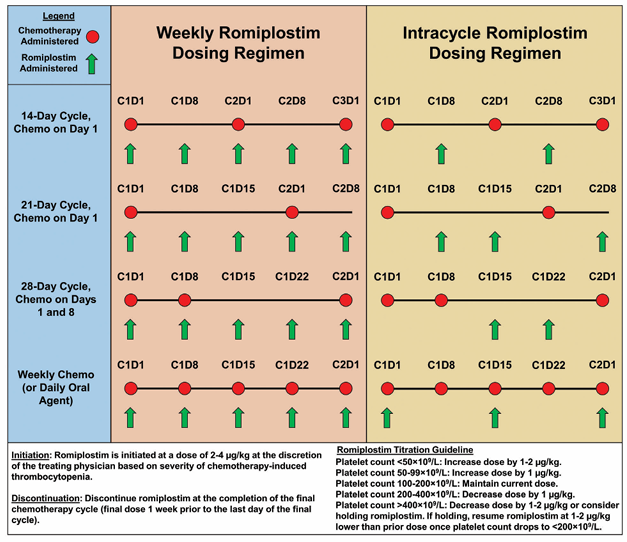
在治疗应答率(定义为“治疗期间中位血小板计数≥75×109/L且较基线升高≥30×109/L”)上,每周给药组应答率为81%,显著高于周期内给药组的63%(P=0.006);若排除实体瘤患者中“骨髓侵犯、既往盆腔放疗、既往替莫唑胺暴露”等无应答预测因素,每周给药组应答率进一步升至95%,周期内给药组仍仅为68%,差异更为突出。
在化疗保障方面,周期内给药组实体瘤患者因血小板减少导致化疗剂量降低/治疗延迟的发生率IRR为3.00(95% CI:1.30-6.91,P=0.010),即该组患者化疗调整风险是每周给药组的3倍;且每周给药组中79%的实体瘤患者可完全避免化疗减量或延迟,周期内给药组该比例显著更低。
在出血风险方面,周期内给药组出血事件发生率IRR为4.84(95% CI:1.18-19.89,P=0.029),出血事件率(34例/100患者年)显著高于每周给药组(11例/100患者年),每周给药通过更稳定的血小板计数控制,可有效降低实体瘤患者出血风险。
综合来看,罗普司亭每周给药模式在血小板计数稳定控制、治疗应答率提升、化疗连续性保障及出血风险降低方面,均显著优于周期内给药模式。
罗普司亭每周给药模式的疗效被证明优于周期内给药,其用药剂量该如何调整?

依据中外权威指南推荐,罗普司亭可用于治疗抗肿瘤治疗所致血小板减少症(CTIT)患者,该类患者需满足以下条件:存在出血风险,不符合血小板输注指征,且血小板计数<100×109/L。
其用药剂量调整方法为:起始剂量设定为3μg/kg,此后需至少每周评估一次患者血小板计数,并结合血小板计数变化及临床症状适当调整剂量,若血小板计数<50×109/L,每周增加1-2μg/kg;若血小板计数处于50-99×109/L范围,每周增加1μg/kg;药物最大给药量为每周一次10μg/kg;若按照10μg/kg的剂量给药4周后,患者仍未达到应答标准(即血小板计数未≥100×109/L),应停止用药4。
此外,在罗普司亭临床应用中,需重点关注两类特殊场景,避免因机械套用常规用药规则引发风险:一是血小板计数“快速波动”场景,若给药期间血小板计数升至200-400×109/L,需每周递减1μg/kg;若血小板计数突破400×109/L,需进一步递减1-2μg/kg,或结合患者整体情况评估后暂停用药;若暂停用药后血小板计数回落至200-300×109/L以下,需以低于停药前1-2μg/kg的剂量重启给药,避免血小板水平再次剧烈波动;二是“合并用药”场景,若患者同时接受抗凝和(或)抗血小板治疗,此时停用罗普司亭可能因血小板水平下降叠加抗凝和(或)抗血小板药物作用,升高出血风险;停药后需持续密切监测血小板计数变化,一旦出现出血倾向或血小板计数过低,需及时采取对症干预措施,包括暂停抗凝/抗血小板治疗、中和抗凝或血小板支持7。
长效TPO-RA罗普司亭在CTIT治疗中的应用展望及相关研究进展如何?

尽管罗普司亭目前尚未正式获批用于CTIT的治疗,但多项临床研究已证实,其在提升CTIT患者血小板计数水平、保障抗肿瘤治疗连续性方面具有重要作用,为临床应用奠定了基础。当前,针对罗普司亭在CTIT治疗中的疗效与安全性,两项国际III期临床研究正持续推进。其中,RECITE研究(NCT03362177)聚焦胃肠道、胰腺或结直肠癌患者,主要评估罗普司亭对接受奥沙利铂为基础化疗患者的治疗效果。2025ASCO年会公布其疗效数据,罗普司亭组主要终点(第二或第三化疗周期中,无任何骨髓抑制药物因CIT导致的剂量调整)达标率为84%,显著高于安慰剂组(36%,P<0.001)。同时,罗普司亭组血小板计数最低值中位数显著高于安慰剂组(87×109/L vs.58×109/L,P=0.005),血小板应答中位时间显著短于安慰剂组(1.1周 vs.2.1周,P<0.001)8。另一项PROCLAIM研究(NCT03937154)则针对非小细胞肺癌、卵巢癌或乳腺癌患者,重点观察计划化疗方案第二、三周期中,化疗延迟或剂量降低的发生率,以验证罗普司亭在高发实体瘤CTIT治疗中的价值,目前尚未公布临床结果9。
总 结





参考文献
1.Gurumurthy G, et al.J Oncol Pharm Pract. 2025;31(1):4-11.
2.Gilbert MM, et al. Patient Prefer Adherence. 2020;14:1237-1250. Published 2020 Jul 22.
3.Al-Samkari H, et al. Haematologica. 2018;103(4):e169-e172.
4.NCCN Clinical Practice Guidelines in Oncology. Hematopoietic Growth Factors. Version1 2025.
5.中国临床肿瘤学会(CSCO)肿瘤治疗所致血小板减少症诊疗指南2025.
6.Al-Samkari H, et al. Haematologica. 2021;106(4):1148-1157. Published 2021 Apr 1.
7.罗普司亭临床合理应用专家共识(2024年版)
8.Al-Samkari H, et al. ASCO Abstract 12007
9.https://clinicaltrials.gov/study/NCT03937154?cond=NCT03937154&rank=1.










