 歆语健康发布于 3周前
歆语健康发布于 3周前 收藏专家
收藏专家近年来,随着TPO受体激动剂(TPO-RA)的广泛应用,原发性免疫性血小板减少症(ITP)的治疗策略随之不断优化。尤其在TPO-RA的减停策略方面,当前临床实践中仍存在诸多争议与探索。为进一步推动ITP患者的个体化治疗与合理用药,我们特邀6位血液科专家,围绕TPO-RA减停的时机、策略、预测因素及临床实践展开深入探讨。
临床中哪些 ITP 患者有机会尝试罗普司亭减停?是否有明确的筛选标准?

从现有证据来看,并非所有接受罗普司亭治疗的ITP患者都适合减停,稳定的临床状态与持续的治疗反应是核心前提。在既往研究中发现,若患者能维持血小板计数稳定在50×109/L至100×109/L以上,且连续6个月无出血事件、无伴随治疗,减停成功的概率显著更高。1
一项欧洲研究提出,当接受罗普司亭治疗的ITP患者血小板计数维持在50×109/L至少12个月时可尝试进行缓慢减量,在维持血小板计数大于50×109/L的情况下,罗普司亭的剂量每2周减少1μg/kg。4

ITP患者为何可以减停TPO-RA,具体机制是什么?罗普司亭的具体减药策略有哪些?

TPO-RAs得以成功减停的关键在于,它可能诱导机体产生免疫耐受,从而使患者在停药后仍能维持持续缓解。这种作用通过多种潜在途径实现,包括增加抗原暴露以使免疫系统逐渐适应、导致攻击血小板的T细胞失能、以及促进具有免疫抑制功能的髓源性抑制细胞(MDSCs)增殖等。这些机制共同促进机体重建对血小板的免疫耐受,为停药后维持疗效提供了理论依据。8
关于罗普司亭的减药策略,由于罗普司亭是皮下注射剂型,半衰期约3.5天,因此减停必须遵循“缓慢减量+阶梯延长给药间隔”的原则,不能急于求成。
根据国外共识中推荐的减停策略——罗普司亭剂量每2周减少1μg/kg,直至减量至1μg/kg后,方案1:以1μg/kg剂量,每两周给药1次,随后停药;方案2:以1μg/kg剂量,每2周给药1次,共给药2-3次,随后停药;方案3:逐步减量至0.5μg/kg/周,随后停药。减停过程中应至少每周监测1次血小板计数,停药后应持续监测血小板计数至少2周。2

罗普司亭减停过程中如何监测与应对复发?

减停后的随访监测需分阶段进行,且频率应高于治疗期。根据经验建议:在减停后前2周,每周监测1次血小板计数;减停后第3~12周,每2周监测1次;减停12周后若血小板仍稳定,可延长至每4周监测1次。
如果出现血小板下降,则需要区分“轻度波动”与“临床复发”。血小板计数在30~50×109/L且无出血,可继续观察;若降至30×109/L以下,或伴随出血(如牙龈出血、黑便),应立即重启罗普司亭治疗,起始剂量为减停前的最低有效剂量。真实世界数据显示,重启治疗的患者中,85%能在2~4周内恢复血小板稳定计数。
目前,国内指南中进一步明确了“复发”的定义,即减停后血小板计数持续下降至30×109/L以下,或降至不到基础值的2倍,或者出现出血症状。3对于复发患者,除重启药物治疗外,还需评估复发原因,若因感染、疫苗接种等可逆因素导致,待因素消除后可再次尝试减停;若为原发性复发(无明确诱因),则建议长期维持最低有效剂量,避免反复减停增加患者负担。此外,复发患者重启治疗后,建议联合血小板功能监测,避免因血小板功能异常导致的出血风险。1,4
罗普司亭减停后的效果如何?是否有生物标志物可预测减停成功?

约10%-30%的慢性ITP患者在TPO-RA治疗数年后可尝试减停,成功率与治疗持续时间及血小板计数稳定性相关。现有证据表明,罗普司亭相较于口服小分子TPO-RA更易获得无治疗缓解。西班牙多中心回顾性研究显示,接受长时间罗普司亭治疗的ITP患者获得无治疗缓解的概率约是小分子TPO-RA的2.1倍(51.3% vs.24.4%,P=0.001)。此外,通过单因素回归分析显示,若将罗普司亭作为首选用药可使TFR概率提高3倍(OR:3.0,P=0.011)。9
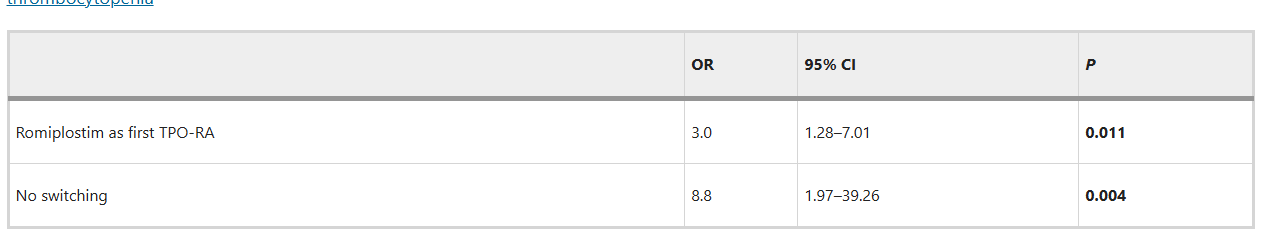
表3.与无治疗反应相关因素的单变量logistic回归模型9
特殊人群在减停罗普司亭过程中有何特殊考量?

特殊人群的减停要“个体化对待”,不能套用成人常规方案。比如老年患者(≥65岁),常合并高血压、糖尿病等基础疾病,对剂量调整耐受性差,减停必须更慢。据文献报道,一位64岁持续性ITP患者,合并高血压和缺血性卒中病史,罗普司亭治疗6个月后血小板稳定在120×109/L,采用“每3周减少0.5μg/kg”的方案,此后逐步延长给药间隔,最终在治疗14周后停药,患者达到持续缓解状态。同时,老年患者减停后要同步监测血压、血糖,避免血小板波动诱发心血管事件。1,3
儿童患者的核心是“兼顾疗效与生长发育”。减停方案虽与成人相似(每周减少1μg/kg),但血小板目标值可适当降低——学龄儿童若血小板≥30×109/L且无出血,就可维持减停,避免过度治疗影响生长。随访频率也要更高,减停后前4周每周监测1次,同时关注孩子的心理状态,比如是否因担心出血产生焦虑,及时沟通疏导。5
如何进一步优化ITP的个体化减停策略?

目前罗普司亭减停的证据多来自回顾性研究和专家共识,缺乏大规模随机对照试验(RCT),这是未来要突破的重点。比如可以开展“快速减量”(每1周减少1μg/kg)与“缓慢减量”(每2周减少1μg/kg)的头对头研究,明确哪种方案更优、更安全。
基于生物标志物的“精准减停”也是重要方向。2如果能把TGF-β1、FcγRⅡb等指标纳入临床检测,提前筛选出高概率减停成功的患者,就能避免不必要的尝试,减少医疗资源浪费。同时,针对国内患者的“本土化路径”也需要完善——比如结合医保政策,设计阶段性减停方案,在保证疗效的同时减轻患者经济负担。2,3
与此同时,还要加强患者教育。很多患者因担心减停后复发,即使符合条件也拒绝尝试,这就需要通过科普手册、医患沟通会等形式,把减停的科学依据、成功案例传递给患者,提高他们的参与度。
总 结
以上专家的分享表明,稳定的治疗反应、个体化的减停方案、密切的随访监测是成功的核心要素,而生物标志物的探索与特殊人群的研究,将为未来“精准减停”奠定基础。
对于ITP患者而言,罗普司亭减停并非“非黑即白”的选择,而是“获益与风险”的动态平衡——在医生指导下,结合自身病情、治疗目标与生活需求,才能找到最适合的治疗路径。未来,随着更多临床研究的开展,相信ITP的诊疗将实现从“长期控制”到“无治疗缓解”的跨越,为患者带来更高质量的生活。






参考文献
1.Mingot-Castellano ME, et al. Case Rep Hematol. 2017;2017:4109605.
2.Barlassina A, et al. Platelets. 2023 Dec;34(1):2170999.
3.成人原发免疫性血小板减少症诊断与治疗中国指南(2020年版)
4.Matzdorff A, et al. Oncol Res Treat. 2018;41 Suppl 5:1-30.
5.罗普司亭临床合理应用专家共识(2024年版)
6.Zaja F, et al. Blood Rev. 2020 May;41:100647.
7.Semple JW, et al. Blood Rev. 2024 Sep;67:101222.
8.原发性免疫性血小板减少症患者应用TPO-RAs减停药的研究进展










