免疫性血小板减少症 (ITP) 是一种自身免疫性疾病,其疾病特征是血小板过度破坏和生成不足。然而,随着对ITP认知的不断深入,研究者发现ITP本身可能是一种潜在的血栓发生风险疾病,其血栓发生率高于正常人群,即使血小板水平低下仍可发生血栓事件。ITP血栓形成因素较为多样,涉及个体因素、ITP疾病特异性因素以及ITP治疗相关因素,但是国内研究鲜少报道。基于此,深入明确中国ITP人群发生血栓的临床特征与危险因素,对于优化现有防治策略至关重要。
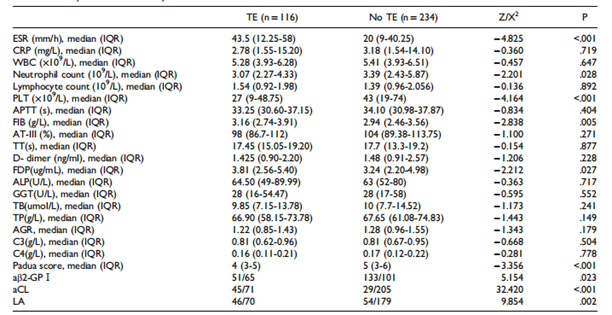
中国研究者回顾性分析了350 例诊断为 ITP的患者临床资料,诊断时的中位年龄为45岁1。在药物治疗方面,激素是主要治疗手段,占90.29%,同时还包括免疫抑制剂(56.29%)、静脉注射免疫球蛋白(25.43%)、血小板输注(28%)、血小板生成素(TPO)治疗(26.57%)等。实验室检查结果显示,发生血栓的ITP患者红细胞沉降率(P < 0.001)、纤维蛋白原(FIB)(P = 0.005)和纤维蛋白降解产物(FDP)(P = 0.027)水平均显著高于未发生血栓的ITP患者,而血小板计数(P = 0.028)、中性粒细胞计数(P < 0.001)和Padua评分(P < 0.001)则显著低于未发生血栓的ITP患者。
实验室结果和Padua评分的比较
在116例发生血栓的ITP患者中,有52例(44.83%)发生了动脉血栓;64例(55.17%)患者发生了静脉血栓,而10例(8.62%)患者同时发生了动脉和静脉血栓。在ITP诊断前后六个月内,有95例(81.90%)患者发生了血栓。在ITP诊断后的六个月至一年内,有15例(12.93%)患者发生了血栓。在ITP诊断后一年以上,有6例(5.17%)患者出现了血栓。
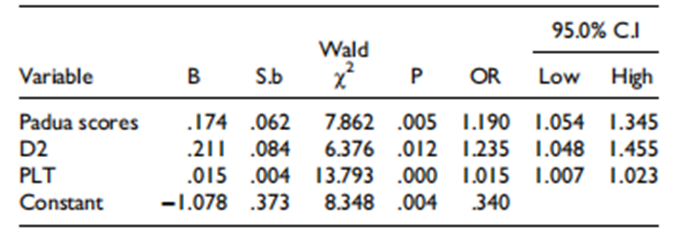
随后,研究者以血栓为因变量进行了多元逻辑回归分析,单因素分析中具有显著性的变量作为协变量。多元逻辑回归结果显示,D-二聚体水平高(优势比[OR]:1.235)、血小板计数高(OR:1.015)和Padua评分高(OR:1.190)是ITP患者发生血栓的独立风险因素。对于D-二聚体、Padua评分和血小板计数这三个风险因素,血栓患者中具有0、1、2和3个显著风险因素的比例分别为0%、6.03%、39.66%、54.31%。表2.ITP血栓风险因素的多元逻辑回归分析
拓展阅读:
2022年,中国研究者分析了725例ITP患者的血栓发生情况及影响因素。多因素Logistic回归分析结果显示,年龄(≥50岁: OR=4.466,P=0.049)、疾病状态(慢性ITP: OR=3.046,P=0.037)、高血压史(有: OR=9.031,P=0.005)、糖尿病史(有: OR=5.919, P=0.001)、激素使用>8周(是: OR=4.119,P=0.007)、狼疮抗凝物(阳性: OR=3.426,P=0.028)、抗心磷脂抗体(阳性: OR=4.064,P=0.021)是ITP患者发生血栓的影响因素。研究者指出,抗磷脂抗体阳性引起血栓发生的机制可能在于抗体包被血小板后促使血小板功能活化进而聚集,同时抗体复合物进一步激活补体系统 (致敏趋化作用) 增加了血小板聚集程度,进而提高了血栓发生的风险。而另一方面,合并心血管危险因素的患者伴血管内皮损伤,可能促使循环中血小板聚集增多进而引发血栓。ITP血栓新风险预测模型的预测性能
优于Padua评分量表
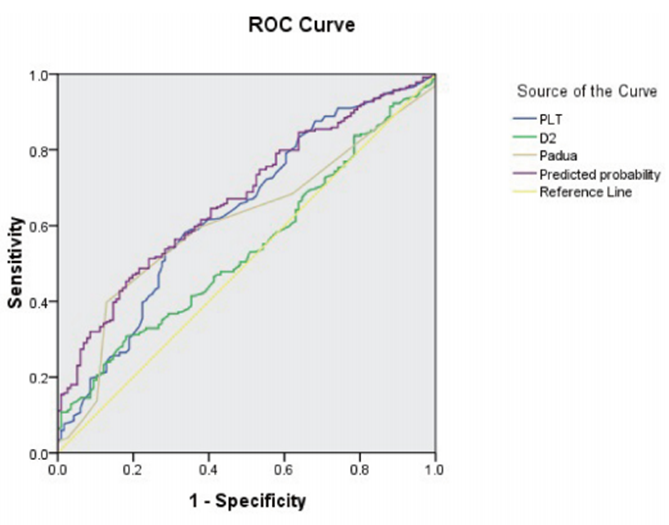
研究者根据多元逻辑回归分析结果,建立了一个ITP血栓风险的预测模型。新风险预测模型的曲线下面积(AUC)为0.673(95%置信区间:0.615-0.730),表明该模型的预测性能良好。最大约登指数、灵敏度和特异度分别为0.272、47.0%和80.2%。而血小板计数(PLT)、D2、单独Padua评分的AUC分别为0.637(95%置信区间:0.575-0.699)、0.540(95%置信区间:0.478-0.602)、0.609(95%置信区间:0.548-0.669)。最后,DeLong检验显示,新风险预测模型显著优于单独的Padua评分量表(P = 0.033)。图1.新风险预测模型
与Padua评分量表的受试者工作特征(ROC)曲线观点评述
国外学者发现相较于正常人群,ITP患者血栓发生率增加,其中总血栓发病率可达1.14%~5.38%。因此,在兼顾ITP出血风险的同时,针对血栓的预防和治疗才是临床医生所面对的最大挑战。该项研究通过确定三个ITP血栓的独立危险因素制定了初步的风险预测模型,为优化当前的血栓风险评估工具提供了可靠循证。在2023年发表的共识中,中国专家也已经初步制定了ITP合并血栓的动脉和静脉血栓评估量表,然而不管是风险预测模型也好亦或是评估量表也好,其精准性和敏感性唯有在未来的真实世界研究中得到进一步验证,方能将其大规模、系统性地投入临床实践中。然而,目前ITP血栓风险因素在不同研究之间仍存在互为矛盾的结果,未来的临床工作仍应聚焦于在疾病早期阶段识别高危患者,从而进行针对性干预,并持续提升ITP患者的生活质量。
1. Liang H, et al.Clin Appl Thromb Hemost. 2025 Jan-Dec;31:10760296241301398.
2. 杨硕,等.中国全科医学, 2022, 25(5):5