神母中国之声:乘胜追击——GD2单抗成功治疗1例诱导治疗后CR的未移植高危神经母细胞瘤患者
在神经母细胞瘤的诊疗领域,微小残留病灶(MRD)已成为当前研究的热点话题。即便多数高危患者在经过治疗达到临床缓解后,其体内仍可能潜藏着MRD,这些残留病灶往往是肿瘤转移或复发的根源。即便患者接受了额外的巩固治疗,这一风险依然存在。GD2单抗免疫治疗,作为高危神经母细胞瘤综合治疗中的关键一环,已被广泛证实为清除MRD的有效手段。众多研究均表明,GD2单抗免疫治疗能够为高危神经母细胞瘤患者带来更为显著的远期生存率提升,尤其对于那些治疗后MRD转阴的患者而言,这种远期获益更为突出。
现将1例诱导治疗达到CR后,继续接受巩固治疗和GD2单抗免疫治疗的M期HR-NB病例报告如下。


患者,女,7岁,因“持续性腹痛三日,伴腹部肿块发现一天”于2021年10月入院接受检查。初诊时,患者神志清晰,面色红润,未见水肿,浅表淋巴结无异常肿大,头颅形态正常,心肺功能检查未见明显异常。腹部平坦,无腹壁静脉曲张,触诊柔软,左上腹部有压痛感,但无反跳痛,未触及明显异常包块,肝脏与脾脏均未触及异常,Murphy氏征阴性,肾脏无叩击痛,无移动性浊音,肠鸣音正常,频率为4次/分,未闻及震水音或血管杂音。血常规检查结果显示,白细胞计数(WBC)为9.89×10^9/L,血红蛋白(Hb)为109g/L,血小板计数(PLT)为446×10^9/L,中性粒细胞计数(N)为7.28×10^9/L。生化及肿瘤标志物检测表明,患者肝肾功能基本正常,铁蛋白水平为58 ng/mL,乳酸脱氢酶(LDH)为505 U/L,神经元特异性烯醇化酶(NSE)为285.6 ng/mL,24小时香草基扁桃酸(VMA)排泄量为49.65 mg/24h。进一步进行双侧髂后上棘骨髓细胞学检查,结果提示存在瘤细胞骨髓转移,考虑神经母细胞瘤的可能性较大,占23%,且免疫表型中有59.81%的细胞表达GD2阳性。骨髓活检结果也支持神经母细胞瘤骨髓浸润的诊断。增强CT扫描显示,T10-L3椎体旁、左侧肾上腺区及腹主动脉旁可见一巨大软组织肿块影,大小约为5.4x4.2x9.0cm。肿块下内侧及腹膜后可见多发肿大、融合的淋巴结影,左肾静脉及左肾动脉被肿大的淋巴结包绕,导致左肾静脉显影不佳。此外,脊柱多发椎体骨质密度不均匀,胸腰段部分椎体形态异常。(见图1)综合上述检查结果,考虑患者为神经母细胞瘤并伴有淋巴结及骨转移的可能性较大。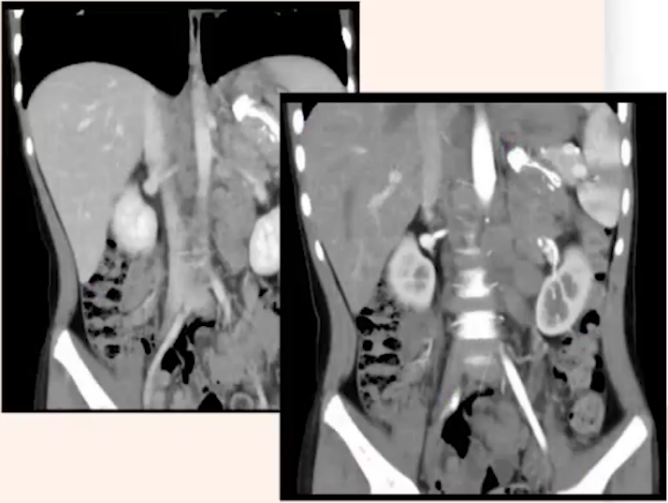
PET-CT显示左侧肾上腺区域存在一个软组织密度肿块影,内部可见钙化灶,PET扫描在该区域捕捉到了异常放射性浓聚影,这强烈提示了恶性肿瘤的存在,尤其是神经母细胞瘤的可能性极大。同时,左侧锁骨上、双侧隔角后以及腹膜后的淋巴结均出现肿大,并且PET扫描也在这些部位观察到了异常放射性浓聚影(见图2),考虑这些为淋巴结转移瘤。此外,全身骨骼的放射性普遍性增高,这可能是由于骨髓增生活跃所致。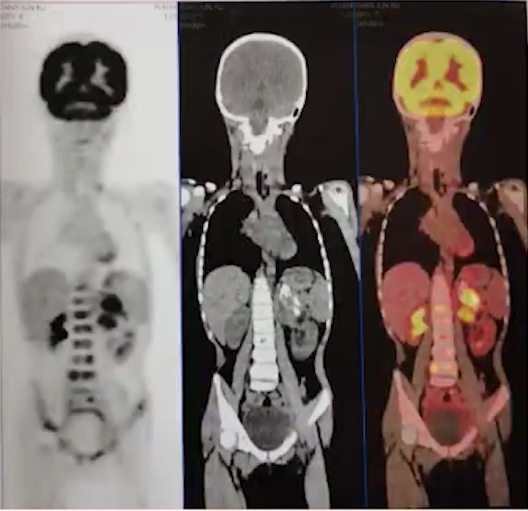
为了更准确地诊断病情,患者在2021年10月15日接受了腹膜后肿物活检术,并同时经右侧颈内静脉植入了PORT(一种用于化疗药物输注的港口装置)。活检结果明确显示,肿物为分化差型神经母细胞瘤成分。一系列的免疫组化标记物检测中,Ki-67(70%+)、CgA (+)、Syn (+)、S100(散在+)、NSE (+)、FLI-1 (+)、PGP9.5 (+)、PHOX2B (+)等结果均支持神经母细胞瘤的诊断。而CD99 (-)、DES (-)、LCA (-)、CD34 (-)等结果则帮助排除了其他类型的肿瘤。相关基因检测显示,MYCN、11q23、1p36等关键基因位点均为阴性。结合上述检查结果,最终该患儿诊断为腹膜后神经母细胞瘤(M期,高危),骨髓继发恶性肿瘤,多发椎体继发恶性肿瘤,多处淋巴结继发恶性肿瘤。
高危神经母细胞瘤的治疗标准方案包括诱导治疗、巩固治疗以及维持治疗三个阶段(见图3)。诱导治疗包括化疗以及化疗期间的手术和干细胞采集,化疗药物使用顺铂、环磷酰胺、多柔比星、依托泊苷、拓扑替康和长春新碱类药物;巩固治疗包括大剂量化疗联合自体造血干细胞移植和放疗;维持治疗采用免疫治疗和维甲酸治疗。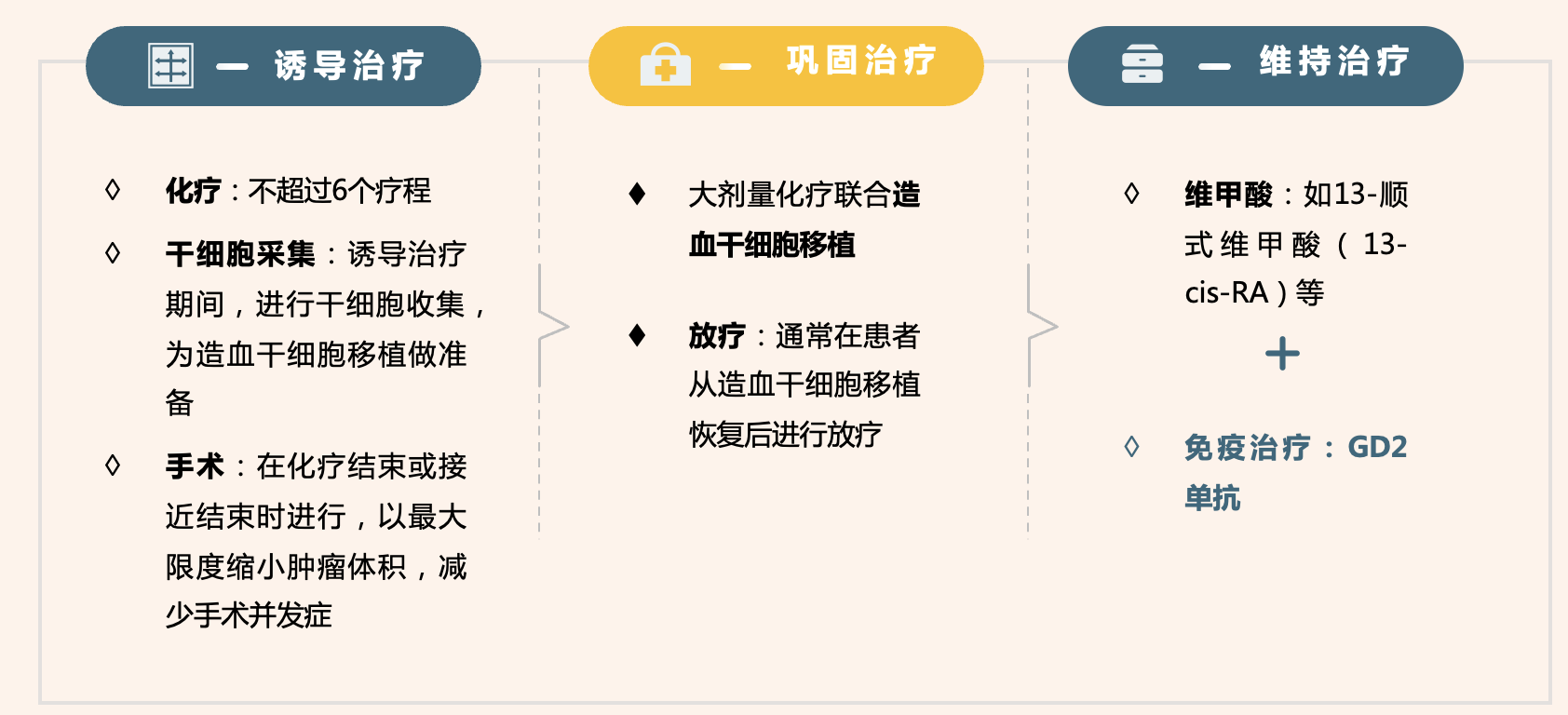
诱导治疗:
患儿首先接受了四个疗程的术前化疗,化疗方案严格按照2015版《儿童神经母细胞瘤诊疗专家共识》实施。在第三次化疗后的阶段性评估中,骨髓细胞学检查结果已转阴,尽管微小残留病灶(MRD)检测显示仍有0.25%的免疫表型阳性细胞,但影像学检查显示原发病灶显著缩小(见图4),表明诱导治疗已取得初步成效。
在第四次化疗后,术前评估显示,NSE为19.17 ng/mL,24小时尿香草扁桃酸(24hVMA)为9.54 mg/24h,二者均基本恢复正常,表明化疗对患儿有效。骨髓细胞学检查及骨髓MRD均为阴性。影像学结果提示,T10-L3椎体旁、左侧肾上腺区及腹主动脉旁软组织肿块伴钙化病灶局部缩小至4×3.8×6.0 cm,腹膜后肿大淋巴结显著减少,椎体骨质破坏及压缩骨折明显改善(见图5)。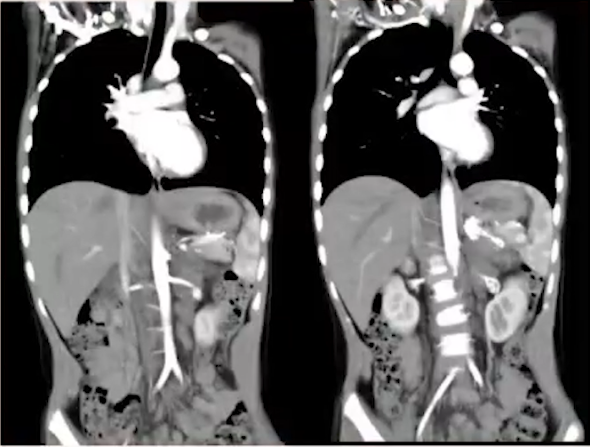
2022年1月13日,患儿接受了左侧腹膜后肿物切除术及腹膜后淋巴结清扫术。术后病理结果显示:肾上腺神经母细胞瘤化疗后标本:镜下可见分化差型神经母细胞瘤成分约占25%,节细胞神经母细胞瘤(混杂型)成分约占65%,并伴有坏死及钙化成分(约占10%)。腹主动脉旁淋巴结:镜下未见肿瘤成分。腹主动脉与下腔静脉间淋巴结:镜下见分化差型神经母细胞瘤转移(4/4)。巩固治疗:
术后患儿接受了8次术后化疗,治疗方案参照2015版专家共识。2022年7月17日,完成第12次化疗后,经全面评估患儿达完全缓解(CR)。因家属意愿,未行干细胞移植。2022年8月24日至2022年9月8日,患儿在深圳市人民医院接受了原肿瘤区域及腹腔转移淋巴结区域的放疗,总剂量21.6 Gy/12 F(见图6)。

GD2单抗免疫治疗:
神经节苷脂GD2是神经母细胞瘤中高度表达的表面糖脂抗原,是神经外胚层肿瘤理想的免疫治疗靶点,其在神经母细胞瘤中的表达比例可达100%。GD2的重要性显著,美国国家癌症研究所在75个潜力最大的癌症治疗靶点中,将GD2排名第12位。达妥昔单抗β是一种优化的新一代GD2单克隆抗体,通过结合神经母细胞瘤细胞表面的GD2靶标,诱导双重免疫机制,促使肿瘤细胞裂解和死亡。其适应症涵盖其他GD2单抗的所有适应症,可用于初治高危神经母细胞瘤患者以及复发或难治性患者,且后者无移植或骨髓转移限制。经免疫治疗前评估,患儿选择达妥昔单抗β临床应用专家共识推荐方案二,即达妥昔单抗β联合GM-CSF及13-cis-RA治疗,每个疗程35天,共5个疗程(见图7)。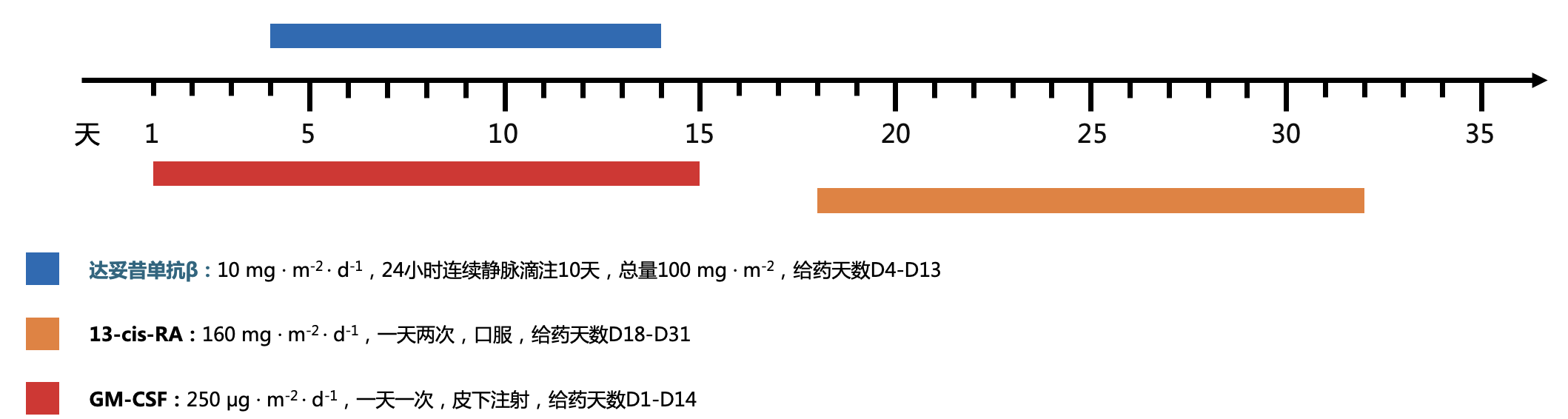
在免疫治疗的过程中,达妥昔单抗β的主要不良反应大多为轻中度,严重不良事件发生率较低,整体安全性良好。具体的不良反应表现如下:
在第一疗程的免疫治疗期间(见图8),患儿在治疗的第1天和第2天出现了反复高热,体温最高达到40°C,随后在第3至第9天,体温仍持续在38°C以上(见图9)。经过监测血常规、C反应蛋白(CRP)、细胞因子水平,并进行血培养及胸片等检查,未发现感染迹象,因此未使用抗生素。
在第4至第6天,患儿出现血压下降,经过对症治疗后,血压得到缓解。除此之外,其他不良反应包括疼痛、水肿和皮疹。
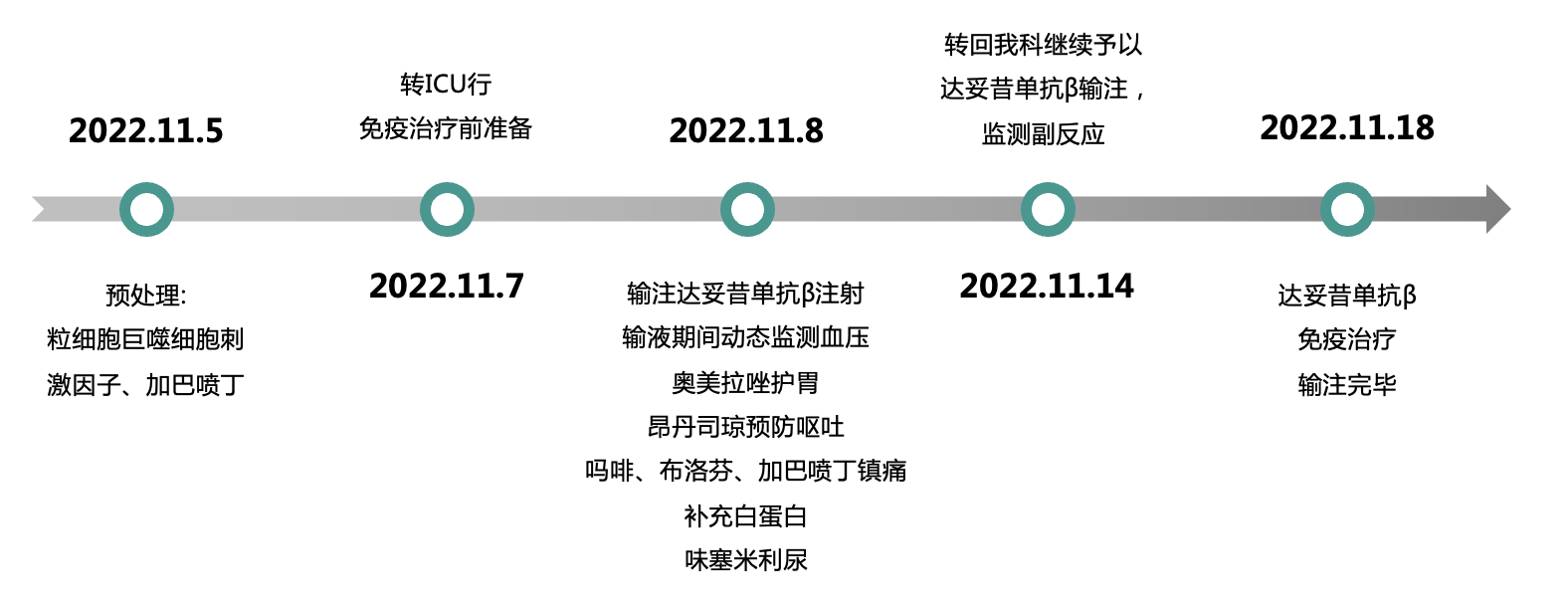
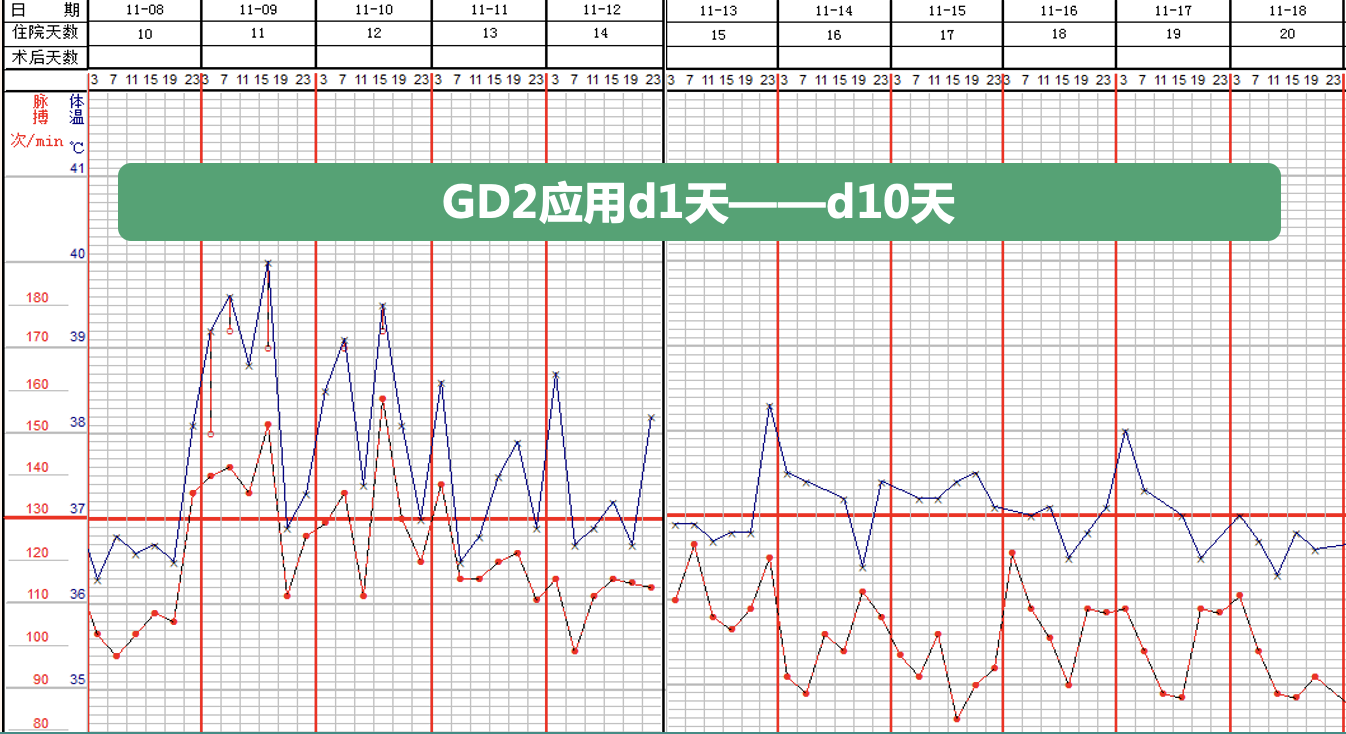
图9. 第一疗程免疫治疗期间患儿的体温及脉搏变化情况
在第二疗程免疫治疗期间,患儿仅出现发热、皮疹和水肿等不良反应,未出现血压下降、疼痛等反应,也未有胃肠道症状、眼毒性或感染。在随后的第三至第五疗程中,患儿未出现明显不良反应,耐受性较好,整体治疗顺利(见表1)。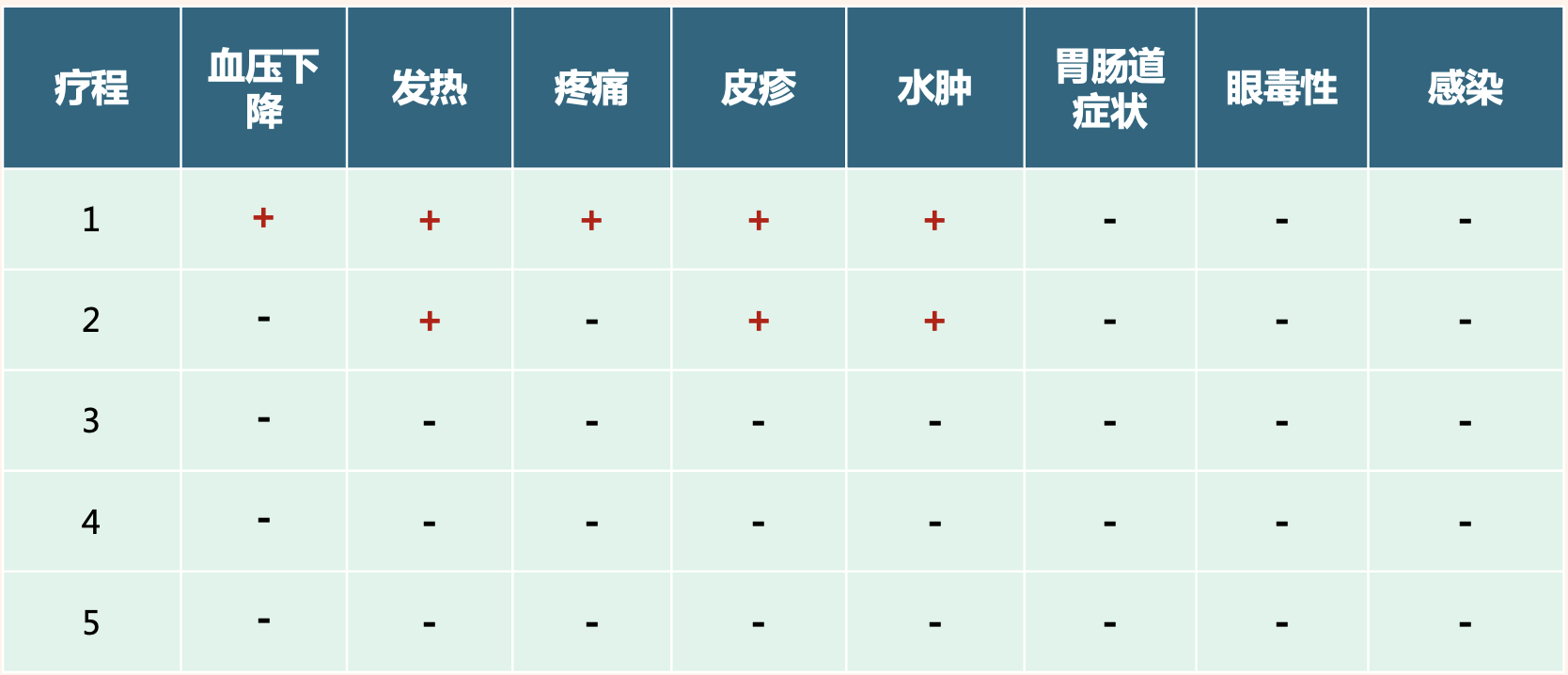
综上,该患儿采用达妥昔单抗β免疫治疗期间的主要不良反应为发热、心率增快、毛细血管渗漏(轻度水肿、血压轻微下降)、皮疹和疼痛(临床表现不明显,一般3-4天左右吗啡治疗即可控制)
免疫治疗结束后,影像学检查结果显示,T10-L3椎体旁、左侧肾上腺区及腹主动脉旁肿块切除术后未见异常强化,脊柱T12周围略有轻度弯曲,椎体骨质密度不均,形态与治疗前基本相同,多个椎体骨质破坏和压缩骨折依然存在。骨髓细胞学检查及骨髓MRD结果均为阴性(见图10)。同时,I-MIBG检查结果显示Curie评分为0分,表明无远程转移。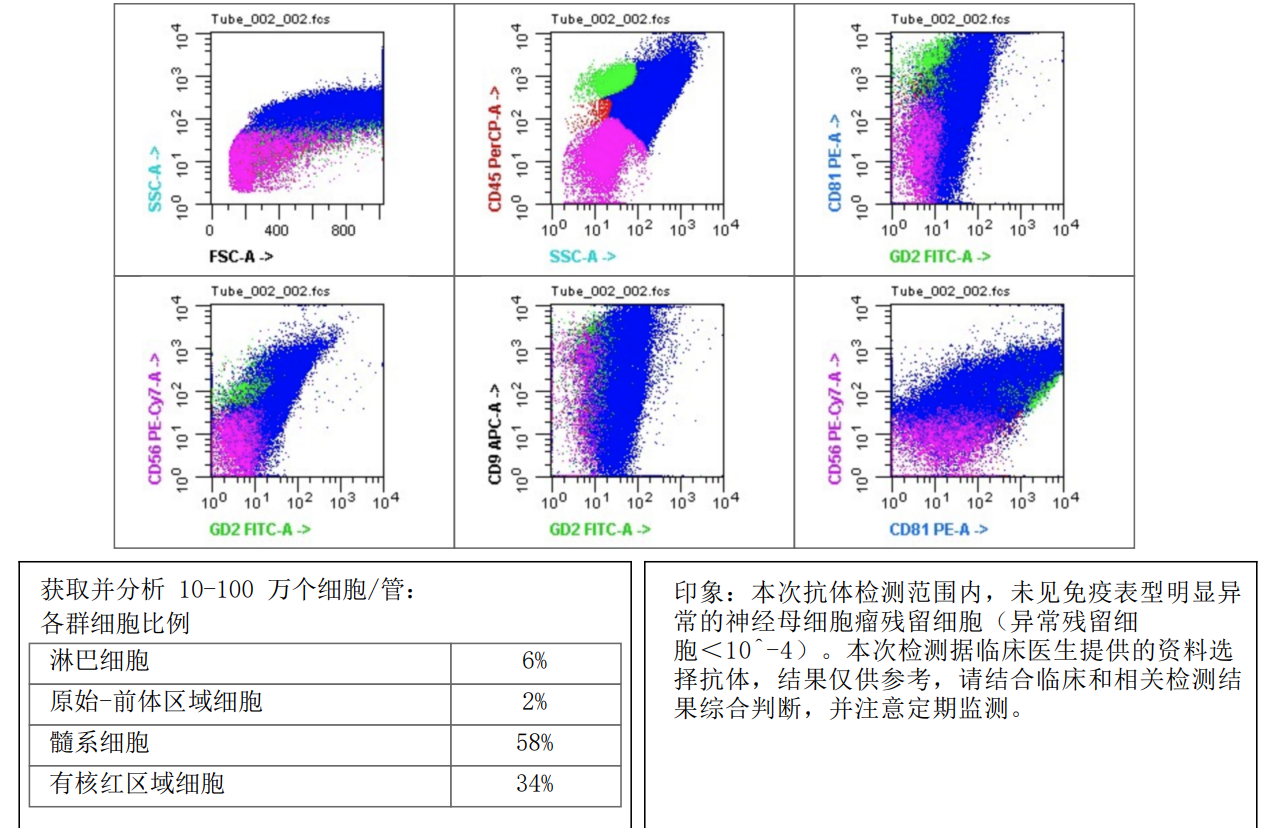
该病例为初治高危M期神经母细胞瘤患儿,伴骨髓、椎体及淋巴结等部位的多发转移。患儿经过四次术前化疗、手术治疗及八次术后化疗后达到了完全缓解(CR)。尽管未进行干细胞移植,患儿在后续接受了放疗。虽然维持治疗前评估结果为CR,但考虑到可能存在未检出的微小残留病灶(MRD),因此在巩固治疗后,根据《GD2抗体达妥昔单抗β治疗神经母细胞瘤的临床应用专家共识》,选用了方案二——达妥昔单抗β+GM-CSF+顺式维甲酸进行免疫维持治疗。经过5个疗程的免疫治疗,患儿骨髓细胞学及骨髓MRD均维持阴性,I-MIBG检查结果Curie评分为0,治疗效果显著,预后良好。
本文由李勇主任担任点评专家,文章以非商业研究及教育为目的,不用作商业用途,欢迎阅读、分享!
专家点评:
高危神经母细胞瘤的标准治疗模式包括诱导治疗、巩固治疗和维持治疗三个阶段。GD2单抗免疫维持治疗在高危神经母细胞瘤患者中表现出了良好的临床缓解和较高的生存率,主要原因在于其能够在诱导和巩固治疗的基础上进一步清除MRD,从而降低疾病进展或复发的风险,显著提高了治愈的可能性。该病例的患儿在经历了诱导化疗、巩固化疗和放疗后,接受达妥昔单抗β免疫维持治疗进一步清除了MRD,治疗后维持CR状态,且免疫治疗期间患儿耐受性良好,不良反应轻微,第3周期后基本未出现明显不良反应。值得注意的是,初治高危患儿应严格遵循国内外权威指南一致推荐的标准治疗模式,综合治疗中的每一环节都不容忽视,不能因为主观意愿而放弃某一治疗方式。是否可以不再使用某些治疗方法,必须通过进一步的临床研究来验证其安全性和有效性。*案例来自湖南省儿童医院,本文仅供学术分享使用,不能作为诊断、治疗的依据,请谨慎参阅
作者:歆语健康


























