目前针对高危神经母细胞瘤(HR-NB)的标准治疗包括化疗和手术为主的诱导治疗、自体干细胞移植(ASCT)和放疗为主的巩固治疗,及以减少微小残留病灶的复发为目的的免疫维持治疗。然而,HR-NB患者的长期生存率仍然较低,这主要与HR-NB治疗难度大,复发或进展发生率高等有关,NB复发是影响患者预后的关键。人人都该拥有公平的机会和获得健康的权利,但对于罹患罕见病的人群来说,这些似乎成为了遥不可及的梦想。由于发病率低,罕见病患者始终面临着难诊难治的重大困局:据统计,罕见病的平均确诊时间高达5年;同时,罕见病的治疗手段较为有限,且医疗费用堪比天文数字。每个深受罕见病折磨的患儿背后是一个不堪重负的家庭,因此需要整个社会对这类人群的关注与帮助。
今天本文将聚焦于被称为“儿童癌症之王”的一种罕见疾病——神经母细胞瘤(NB),探讨在中国NB患儿的处境如何?现有哪些药物可以治疗?他们能否获得治愈希望?
NB是一种发病率低、病因复杂、临床表现多样的儿童颅外实体瘤。该病的主要患者群体是婴幼儿,接近85%的患儿确诊时小于5岁,极少数病例的确诊年龄超过10岁1。
在美国、英国和欧洲,NB已被认定为罕见病,而中国还未将其纳入罕见病目录,但最新的研究数据表明,在0-19岁的中国患者中NB的发病率仅为6.04/100万2。NB患者总数占儿童恶性肿瘤的的8%~10%,死亡人数却占高达15%3,4。

图1.神经母细胞瘤的发病率与死亡率
NB异质性强、临床表现多样,不同危险度分组的患儿预后差别较大。一项中国研究显示,低中危NB患儿经治疗后的5年无事件生存(EFS)率达85.1%-91.3%,5年总生存(OS)率更达到95%以上。但高危患儿的情况不容乐观,5年OS率不到50%,5年EFS率低于40%5。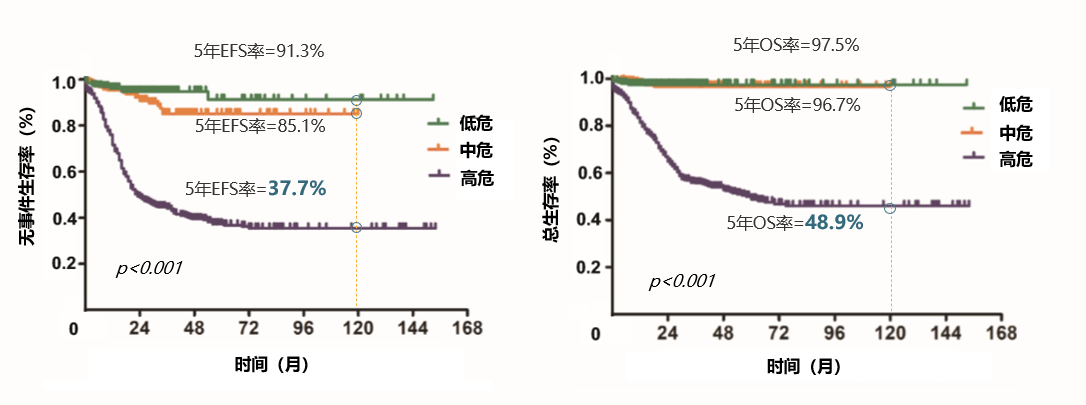
图2.低危、中危和高危患者的预后差异
NB被称为儿童癌症之王的由来与高危疾病的治疗困局息息相关。目前临床上普遍认为,要想彻底杀伤患儿的肿瘤细胞,包括化疗、手术、放疗和移植在内的多模式治疗是缺一不可的。然而,这些治疗手段仅能初步降低患者的肿瘤负荷,基于NB的遗传学特质,疾病仍具有复发和难治的倾向。而肿瘤复发,通常预示着比初诊时更加凶险的病情,复发患者的中位总生存期不足1年6。因此,除了传统的治疗手段,NB急需更精准化的靶向治疗手段。
随着越来越多儿童肿瘤学专家对NB的关注,近年来新兴诊治技术的研究报道屡见不鲜,NB或将迎来令人鼓舞的精准诊疗时代。2022年,中国抗癌协会小儿肿瘤专业委员会推出了最新版NB专家共识,新共识结合国际最新进展对临床诊断评估和治疗给出了指导性建议。
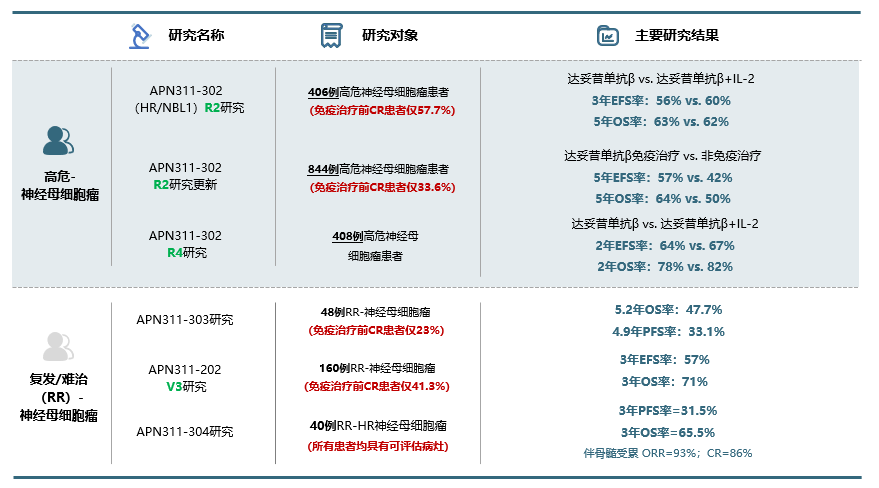
在当前医疗水平下,高危NB患儿是否有治愈的可能性呢?新共识明确推荐高危患儿使用GD2单抗作为维持治疗阶段的药物。GD2 单抗作为一种靶向药物,它可以特异性地识别NB细胞上的GD2靶点,与之结合后触发多重免疫学效应,达到杀伤肿瘤的目的7。目前,达妥昔单抗β是目前唯一一款在中国获批两类适应症的GD2单抗,适用对象包括≥12月龄的高危NB及伴或不伴有残留病灶的复发/难治性NB患者8。就国外数据来看9-15,达妥昔单抗β治疗高危、复发/难治NB的疗效已得到充分证实,患者的长期生存获益显著。同时,达妥昔单抗β安全性良好。图3. 达妥昔单抗β治疗高危、复发/难治患者的关键临床研究结果IL-2,白细胞介素-2;EFS, 无事件生存; OS, 总生存;CR,完全缓解目前国内研究也在有序开展中,海南和天津医疗先行区于2021年进行了达妥昔单抗β的“先行先试”用药16。37例初治高危和复发/难治NB患儿接受治疗后的客观缓解率高达89.2%。安全性数据显示严重不良反应发生率低于国外文献报道。然而,达妥昔单抗β的治疗模式在中国仍在起步阶段,长期生存数据还需进一步验证。相信在未来,达妥昔单抗β在临床上的应用将逐步改变我国NB的治疗现状,让患儿重获治愈希望。

每一位神经母细胞瘤患儿的未来都拥有着无限可能。然而,无情的疾病却让生命的旅程变得晦暗。让我们携起手来,让社会听到这类人群的需求,让罕见被更多人看见,用善意与爱意构筑和谐而平等的人文环境,等待我们的将会是多元包容的美好未来!1. Uemura S, et al. Front Oncol . 2019 Jun 4;9:455.2. Su Y, et al. Pediatr Investig. 2020 Sep 27;4(3):157-167.3. Yan S. et al. Pediatr Investig. 2020 Sep 27;4(3):157-167.4. Ni X,et al. Lancet. 2022 Sep 24;400(10357):1020-1032.5. Collaborative Group on GD2 antibody dinutuximab-β in the treatment of neuroblastoma. China J Metastatic Cancer. 2022; 5(1): 14-20.6. Ladenstein R, et al. Lancet Oncol. 2018; 19: 1617-29.7. Ladenstein RL et al. Cancers. 2020, 12, 309.8. 2019 ASCO:Ladenstein R, et al. J Clin Oncol 37, 2019 (suppl; abstr 10013).9. Mueller I, et al. MABS. 2018; 10(1): 55-61.10. Lode H, et al. Oral Presentation at ASCO 2019.11. Kushner B, et al. ASCO 2021 abstract.